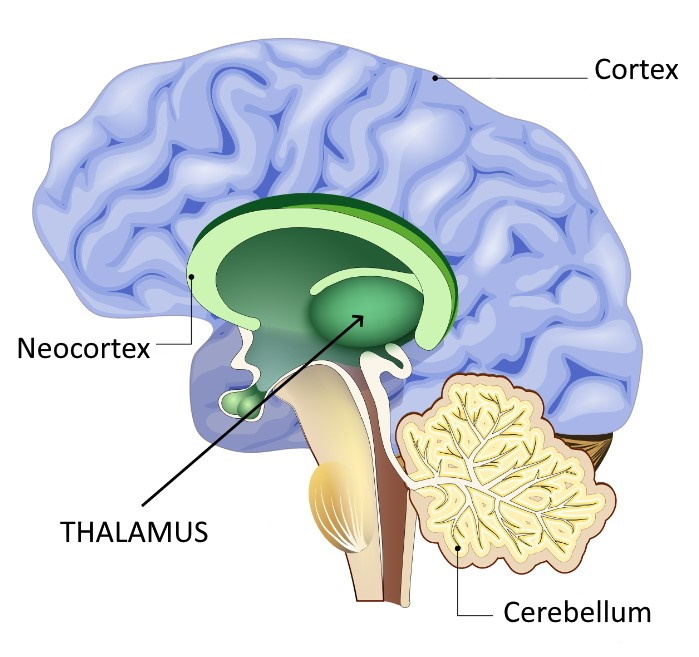
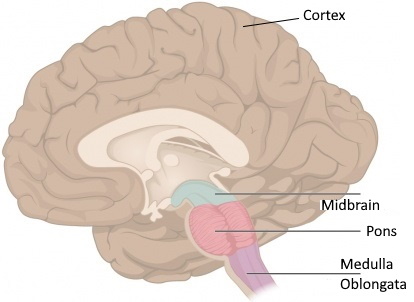
Accident vasculaire cérébral
6 CommentsUn accident vasculaire cérébral (AVC) est une affection médicale au cours de laquelle une mauvaise circulation sanguine dans le cerveau entraîne la mort des neurones.
En France, 130.000 personnes sont victimes d’un AVC par an.
Près de 60% des personnes victimes d’un AVC gardent des séquelles jusqu’à la fin de leur vie (aphasie, pertes de mémoire, etc.). Vingt pour cent des
personnes touchées ont moins de 20 ans.
Il existe deux principaux types d’accident vasculaire cérébral: l’ischémie due au manque de circulation sanguine et l’hémorragique due à un saignement.
Dans les deux cas, certaines parties du cerveau ne fonctionnent plus correctement.
Les signes et les symptômes d’un accident vasculaire cérébral peuvent inclure une incapacité à bouger ou à sentir un côté de son corps, des problèmes de compréhension ou d’élocution, des vertiges ou une perte de la vision d’un côté. Les signes et les symptômes apparaissent souvent peu de temps après l’accident vasculaire cérébral.
Les symptômes peuvent également apparaître de manière insidieuse sans laisser de traces sur une période inférieure à 24 hrs. On parle alors d’accidents ischémiques transitoires.durent moins d’une heure ou deux, il s’agit d’un accident ischémique transitoire (AIT) ou d’un mini-accident vasculaire cérébral.
Un accident vasculaire cérébral hémorragique peut également être associé à un mal de tête grave. Les symptômes d’un accident vasculaire cérébral peuvent être permanents. Les complications à long terme peuvent inclure une pneumonie ou une perte de contrôle de la vessie.
Un accident vasculaire cérébral (AVC) survient tous les quatre minutes en France, soit 150 000 chaque année, contre 50000 recensés au Canada.
Symptômes de l’AVC
Les symptômes de l’AVC sont les suivants. Ils nécessitent une rapide hospitalisation :
- Hémiplégie, avec engourdissement ou paralysie totale ou partielle d’un membre de la moitié du corps (visage, bras ou jambe). Le membre devient soudainement flasque, difficile à mouvoir.
- Trouble de l’élocution qui apparaît brutalement (aphasie).
- Troubles de la compréhension.
- Perte possible de la vue, notamment d’un seul œil ou vision double.
- Engourdissements au niveau d’un bras, d’une jambe ou d’un seul côté de l’organisme.
- Troubles de l’équilibre ou de la coordination;
- Maux de tête violents sans cause apparente.
Symptômes neuropsychiatriques en fonction de la localisation
Lobe frontal ou cortex préfrontal
- Trouble des fonctions exécutives
- Perte de concentration
- Trouble de jugement et du comportement
- Réflexes désinhibés
- Parésie
- Aphasie de Broca
Lobe pariétal
- Agraphie
- Acalculie
- Trouble de la lecture
- Aphasie (fluence)
- Apraxie idéomotrice et de l’habillage
- Trouble de la reconnaissance tactile des objets
- Anosognosie
Lobe temporal
- Trouble de la mémoire (hippocampe)
- Trouble de l’audition
- Hallucinations
- Aphasie de Wernicke (fluente)
Lobe occipital
- Agnosies visuelles
- Trouble de la lecture
- Illusions ou hallucinations visuelles
- Alexie
Traitement
Le traitement de base de l’AVC d’origine ischémique est l’activateur tissulaire du plasminogène , un médicament capable de déboucher l’artère et qui doit être administré dans les 3 heures suivant les premiers symptômes. Plus le médicament est administré tôt, mieux le patient récupérera. Si le médicament est administré à temps, 90% des personnes guérissent.
Un retard de 15 minutes dans le traitement d’un AVC ischémique peut faire perdre un mois de vie sans handicap à un patient.
Tels sont les résultats d’une étude australienne dont le message principal est : «un gain d’une minute après un AVC équivaut à un gain d’une journée de vie sans handicap». Une petite différence peut donc avoir un impact considérable.
Le Dr Meretoja rappelle que «la restauration du flux sanguin dans le cerveau est cruciale pour que les neurones puissent survivre.»
Les services hospitaliers les plus prompts à intervenir sont ceux d’Helsinki (Finlande) et de Melbourne (Australie) avec un délai de 20 minutes en moyenne entre l’arrivée à l’hôpital et le début du traitement. Ce délai est d’environ 70-80 minutes dans la plupart des centres américains et européens.
Plus de 2000 dossiers de patients ont été examinés pour obtenir ces résultats.
Les femmes plus exposées que les hommes
Les femmes connaissent moins les signes d’alerte
Les femmes sont plus à risque d’être victimes d’un AVC que les hommes (60% versus 40%), malgré que le nombre d’AVC soit en constante décroissance.
Les AVC représentent la première cause de décès chez les femmes en France, selon le ministère de la Santé. Ils nécessitent un traitement avec des médicaments thrombotiques (qui dissolvent les caillots) dans les trois heures qui suivent les premiers symptômes, ce qui améliore grandement les chances de survivre sans séquelles.
Cependant, selon les résultats d’une étude publiée par l’université Wexner (Ohio), seules 10% des 1000 femmes interrogées savent identifier les premiers signes d’un AVC (étourdissements, maux de tête, douleur dans la poitrine, engourdissement du corps).
Les facteurs de risque sont également très peu connus des femmes : grossesse, lupus, maux de tête, traitements hormonaux contraceptifs.
Les bonnes habitudes de vie permettent de réduire le risque d’AVC : activité physique régulière, arrêt du tabac, traitement de l’hypercholestérolémie, hypertension, alimentation saine.
Lire l’article complet sur sante.lefigaro.fr
Un guide de prévention destiné aux femmes
Un guide de prévention des AVC a été rédigé par l’American Heart Association, spécialement pour les femmes, car ces dernières n’ont pas les mêmes caractéristiques que les hommes.
Les facteurs de risque sont plus fréquents et plus sévères chez les femmes, à savoir le diabète, la fibrillation uriculaire, déclare le Dr howard, un des spécialistes sur l’épidémiologie des AVC.
Voici les principales recommandations:
– Les femmes doivent contrôler leur pression sanguine avant de prendre la pilule contraceptive, cette dernière augmentant la pression artérielle.
– Les femmes ayant des antécédents de pression élevée avant de tomber enceinte devraient prendre de faibles doses d’aspirine et/ou des suppléments de calcium.
– Les femmes enceintes avec une pression relativement élevée (150-159 mm Hg/100-109 mm Hg) pourraient suivre un traitement avec un antihypertenseur, alors que les femmes avec une pression supérieure à 160/110 mm Hg doivent être traitées.
Source: Guidelines for the Prevention of Stroke in Women: A Statement for Healthcare Professionals From the American Heart Association/American Stroke Association. Stroke.
Facteurs de risque
Les facteurs de risque sont tout d’abord, l’hypertension artérielle – en cause dans 50 % des cas –, puis l’obésité, la sédentarité, le tabagisme, l’abus d’alcool, le stress et les apnées du sommeil.
Des chercheurs canadiens ont identifié dix facteurs à risques qui seraient liés à 91 % des AVC, dont la plupart de ses facteurs seraient facilement maîtrisables.
Hypertension : le facteur le plus important
L’hypertension artérielle se confirme comme le facteur de risque le plus important. 7 millions de personnes sont hypertendues en France alors que près de 6 millions de Canadiens âgés de 20 ans et plus ont reçu un diagnostic d’hypertension artérielle. En l’éliminant, près de la moitié (48%) des cas d’AVC pourrait être éliminés.
Parmi les autres facteurs évitables, on trouve l’inactivité physique (responsable dans 36 % des cas), une mauvaise alimentation (19 % des cas), un surplus de poids, des facteurs psychologiques, un niveau de stress élevé, le tabagisme, des antécédents cardiaques, la consommation d’alcool et le diabète.
Les scientifiques estiment que le risque de subir un AVC est de 20 à 36 % plus faible chez les personnes actives que chez les autres.
L’importance de ces facteurs reste la même, quels que soient le sexe, l’âge, l’origine ethnique et le lieu de résidence. région géographique. Néanmoins, l’étude a montré des variations importantes des facteurs de risques en fonction des régions.
Cependant, alors que l’hypertension est responsable dans 60 % des cas en Asie du Sud-Est, il ne représente que 40 % des cas en Europe occidentale et en Amérique du Nord.
Les auteurs concluent que les AVC sont largement évitables, quelque soit l’âge et le sexe.
Source : Global and regional effects of potentially modifiable risk factors associated with acute stroke in 32 countries (INTERSTROKE): a case-control study, 388, 761–775, août 2016.
Prévention
La prévention réduit le nombre de victimes d’AVC
Le nombre de victimes d’AVC a nettement diminué aux Etats-Unis au cours des dernières décennies en raison d’un meilleur traitement et d’une meilleure prévention.
Ces résultats ont été publiés dans un document commandé par l’American Stroke Association.
« Les efforts de santé publique consistant à contrôler l’hypertension et qui a commencé dans les années 1970 ont contribué considérablement à ce changement », commente l’auteur principal de l’étude.
Les programmes de prévention anti-tabac, le contrôle du diabète et l’hypercholestérolémie ont également empêché la survenue d’AVC.
Enfin, l’amélioration du traitement de l’AVC est associée avec des taux de mortalité inférieurs.
Source: Factors Influencing the Decline in Stroke Mortality: A Statement From the American Heart Association/American Stroke Association. Stroke, Décembre 2013.
Un livre sur la prévention de l’AVC
Le cardiologue Michel de Lorgeril (chercheur au CNRS) et la diététicienne Patricia Salen ont commis un livre intitulé «
Les auteurs expliquent que l’efficacité et l’utilité de la plupart des médicaments (par exemple les statines) « sont remises en cause aujourd’hui ». « Si vous espérez améliorer votre espérance de vie en prenant un médicament contre le cholestérol, un autre contre l’hypertension, un autre contre le diabète, en débouchant vos artères avec des stents, vous vous trompez ».
« Il est possible de réduire considérablement votre risque en adoptant une nutrition et un mode de vie protecteurs. »
Où vivent les personnes les plus à risque ?
La société spécialiste des objets connectés, Withings, a établi en octobre 2019 une cartographie des populations le plus à risque en France.
Il apparaît queles habitants des grandes agglomérations présentent moins de facteurs de risque d’AVC que les autres (38 % contre 43 %) parce qu’ils s’activent plus et qu’ils ont moins tendance à prendre leur voiture. À Paris, 11 % des utilisateurs de ces objets connectés sont considérés comme sédentaires (moins de 3 000 pas par jour) contre 15 % en région.
Au niveau international, les Américains et les Canadiens sont plus à risque, alors que les Asiatiques sont les plus épargnés. En Europe, les Scandinaves (Norvégiens et Finlandais) présentent plus de facteurs de risque que les Français, les Italiens et Portugais.
AVC et troubles de mémoire
L’accident vasculaire cérébral (AVC) accélère le vieillissement du cerveau et le déclin des fonctions cognitives, ce qui se
traduit par des troubles de mémoire.
La mémoire et la vitesse de réflexion sont principalement touchées.
Les pertes de mémoire sont le deuxième type de séquelles après les troubles de l’équilibre.
Les chercheurs de l’université du Michigan (États-Unis) ont analysé en 2015
le cerveau de 4 900 participants de 65 ans et plus ayant subi un AVC.
Les personnes victimes de petites zones de lésions cérébrales consécutives à un mini-AVC (appelé AVC silencieux, car sans symptômes apparents) sont plus susceptibles de souffrir de pertes de mémoire et de raisonnement.
Une succession de mini-AVC pourraient donc à long terme altérer les facultés cognitives des personnes âgées et augmenter le risque de maladie d’Alzheimer.
Ces petits AVC, favorisés par une vie sédentaire (risque d’obésité), une hypercholestérolémie, les maladies cardiovasculaires et l’hypertension, affecteraient une personne sur trois à partir de 70 ans.
Les résultats d’une étude publiée en 2013 dans Neurology portent sur plus de 20 000 personnes âgées en moyenne de 64 ans sans aucun problème de mémoire et qui n’avaient jamais subi un AVC. La mémoire des participants a été testée annuellement. Pendant l’étude, 7223 personnes avaient des symptômes d’AVC.
L’étude a révélé que les gens qui avaient des symptômes d’AVC étaient plus susceptibles de développer des problèmes de mémoire et de raisonnement, comparés à ceux n’ayant pas subi d’AVC silencieux. Il existe des différences
selon que l’on soit Blanc (+100%) ou Afro-Américain (+70%).
Notre étude souligne l’importance de parler à son médecin des symptômes de l’AVC silencieux, même s’ils ne durent pas longtemps. Ces symptômes peuvent être un signe précurseur de problèmes cognitifs», a déclaré l’auteur de l’étude.
AVC silencieux : de moins bonnes performances aux tests de mémoire
En 2012, d’autres chercheurs américains (Université Columbia, New-York) ont mené une étude similaire sur 658 personnes âgées en moyenne de 79 ans. En analysant en parallèle leur état du cerveau par neuroimagerie (IRM) et leur performance cognitive (tests évaluant la mémoire, le langage, le jugement, la perception visuelle…), les chercheurs ont montré que les 26% des individus (soit 174) ayant subi des AVC silencieux performent moins aux tests cognitifs que ceux n’ayant par subi de mini AVC. Source : Neurology January 3, 2012 vol. 78 no. 1 38-46.